سندروم جراحی ناموفق کمر یکی از مشکلات آزار دهندهای است که برخلاف انتظار بیمار، حتی پس از انجام جراحی، درد و ناراحتی همچنان باقی میماند یا در مواردی شدیدتر میشود. شاید تصور کنید که با جراحی، همه چیز تمام میشود، اما در برخی افراد مسیر درمان به شکل دیگری پیش میرود. اگر شما یا یکی از نزدیکانتان با دردهای ماندگار بعد از جراحی کمر رو به رو هستید و به دنبال علت، راهکار و درمان موثر میگردید، ادامه این مطلب میتواند مسیر درستی را پیش پای شما بگذارد.
سندروم جراحی ناموفق کمر چیست؟
سندروم جراحی ناموفق کمر (Failed Back Surgery Syndrome یا FBSS) به وضعیتی گفته میشود که در آن، بیمار پس از انجام جراحی کمر همچنان دچار درد، ناراحتی یا محدودیت حرکتی است؛ یا حتی ممکن است علائم او نسبت به قبل از عمل تشدید شده باشد. این سندروم یک بیماری مستقل نیست، بلکه مجموعهای از علائم ماندگار یا بازگشتپذیر بعد از جراحی ستون فقرات است که نشان میدهد عمل، به طور کامل موفق نبوده یا انتظار بیمار از نتیجه عمل برآورده نشده است.
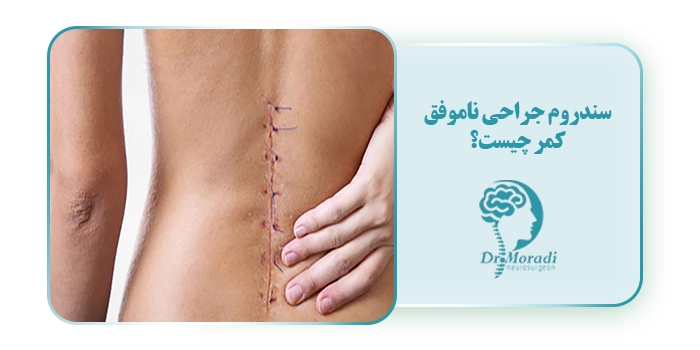
این وضعیت میتواند دلایل مختلفی داشته باشد؛ از جمله تشخیص نادرست اولیه، انتخاب نادرست نوع جراحی، آسیب به اعصاب، جوش نخوردن مناسب مهرهها یا تشکیل بافت اسکار در اطراف اعصاب. درد مزمن، گزگز، بیحسی یا تیر کشیدن در ناحیه کمر و پاها از جمله علائم رایج این سندروم هستند. شناخت دقیق این وضعیت و پیگیری درمانهای مناسب، گام مهمی در کنترل و کاهش درد پس از جراحی است.
علائم سندروم جراحی ناموفق کمر را چگونه تشخیص دهیم؟
تشخیص علائم سندروم جراحی ناموفق کمر (FBSS) نیازمند دقت بالا و بررسی کامل وضعیت جسمی و سابقه پزشکی بیمار است. این علائم پس از جراحی ستون فقرات ظاهر میشوند یا ادامه همان نشانههایی هستند که قبل از عمل وجود داشتهاند، اما با شدت کمتر یا بیشتر. در ادامه با رایجترین علائم این سندروم آشنا میشویم:
ادامه یا بازگشت درد کمر
اصلیترین نشانه این سندروم، باقیماندن درد در ناحیه کمر پس از جراحی است. در برخی بیماران، درد هیچگاه بهطور کامل از بین نمیرود و در برخی دیگر، پس از یک دوره بهبود اولیه، مجدداً ظاهر میشود.
درد تیر کشنده به پا یا باسن (سیاتیکی)
بروز یا تداوم دردهای تیرکشنده که از ناحیه کمر به پایین پا میزند (مانند درد عصب سیاتیک)، میتواند نشانهای از فشردگی یا آسیب عصبی پس از جراحی باشد.
بیحسی یا گزگز در پاها
احساس بیحسی، مورمور یا سوزنسوزن شدن در اندامهای تحتانی میتواند حاکی از تحریک یا آسیب ماندگار به اعصاب ناحیه کمر باشد.
ضعف عضلانی یا محدودیت حرکتی
برخی بیماران ممکن است پس از عمل دچار ضعف در عضلات پا یا کاهش توان حرکتی شوند. این علامت میتواند ناشی از اختلال در عملکرد اعصاب یا مشکلات ساختاری باشد.
تغییر خلق و خو یا اختلالات روانی
درد مزمن ممکن است منجر به اضطراب، افسردگی، ناامیدی یا بیانگیزگی شود. این حالات روانی با تداوم درد و عدم پاسخ به درمان همراه هستند.
اگر شما یا یکی از اطرافیانتان پس از جراحی کمر با چنین علائمی روبهرو هستید، بهتر است هرچه زودتر با یک متخصص ستون فقرات یا فوق تخصص درد مشورت کنید تا با ارزیابی کامل، علت دقیق مشخص و درمان مناسب آغاز شود.
چه عواملی باعث بروز سندروم جراحی ناموفق کمر میشوند؟
عوامل متعددی میتوانند باعث بروز سندروم جراحی ناموفق کمر شوند. در بسیاری از موارد، این مشکل به دلیل ترکیبی از عوامل پزشکی، جراحی و حتی روانشناختی رخ میدهد. در ادامه مهمترین دلایل این سندروم را بررسی میکنیم:
تشخیص نادرست قبل از عمل
اگر علت اصلی درد بیمار بهدرستی شناسایی نشده باشد، جراحی ممکن است روی ناحیهای انجام شود که ریشه درد نیست. در این حالت، حتی با موفقیت فنی جراحی، درد باقی میماند یا بدتر میشود.
انتخاب نامناسب نوع جراحی
همه بیماران کاندید مناسبی برای جراحی نیستند. در برخی موارد، درمانهای غیرجراحی مانند تزریق، فیزیوتراپی یا درمانهای کمتهاجمی میتوانند مؤثرتر باشند. انتخاب اشتباه روش درمانی ممکن است نتیجهای جز بدتر شدن شرایط نداشته باشد
آسیب به اعصاب حین جراحی
در طول عمل ممکن است به اعصاب اطراف ستون فقرات آسیب وارد شود. این آسیب میتواند باعث درد مزمن، بیحسی، سوزن سوزن شدن یا حتی ضعف عضلانی شود و از عوامل مهم سندروم جراحی ناموفق محسوب میشود.
ایجاد بافت اسکار (چسبندگی عصبی)
پس از جراحی، بدن با تولید بافت اسکار سعی در ترمیم بافت آسیب دیده دارد. اما این بافتها ممکن است به اعصاب فشار وارد کنند و موجب درد مداوم یا جدید شوند.
جوش نخوردن مهرهها (Pseudoarthrosis)
در جراحیهایی مانند فیوژن ستون فقرات، جوش نخوردن کامل مهرهها یا اتصال ناموفق آنها ممکن است باعث ناپایداری و تداوم درد در ستون فقرات شود.
بیثباتی ستون فقرات پس از جراحی
گاهی اوقات جراحی باعث ناپایداری در نواحی اطراف محل عمل میشود. این وضعیت میتواند موجب درد و فشار بیش از حد بر ساختارهای دیگر کمر شود.
مشکلات روان شناختی و اضطراب مزمن
اضطراب، افسردگی یا استرس مزمن میتواند احساس درد را تشدید کند. در برخی بیماران، عوامل روانی نقش مهمی در شدت گرفتن علائم پس از جراحی دارند.
عود دیسک یا فتق جدید
در برخی موارد، همان دیسک یا دیسک مجاور محل جراحی ممکن است مجدداً دچار بیرونزدگی شود و علائم مشابه قبل از جراحی را ایجاد کند.
تشخیص سندروم جراحی ناموفق کمر
راه های تشخیص سندروم جراحی ناموفق دیسک کمر عبارتند از:
معاینه بالینی
برای تشخیص و ارزیابی منشأ کمردرد، پزشک ابتدا معاینهی بالینی را انجام میدهد. او میبررسد که آیا محدودیتی در حرکت ستون فقرات یا گردن وجود دارد و آیا بازوها یا پاها قدرت کافی دارند یا خیر. برای ارزیابی حرکت ستون فقرات در حین حرکت، پزشک از بیمار میخواهد راه برود یا خم شود.
در طول معاینه، آزمونهای عصبی نیز انجام میشود تا پزشک مطمئن شود که علائم ناشی از آسیب عصبی نیستند. این آزمونها شامل استفاده از یک چکش بدون درد است، جهت بررسی رفلکسهای عصبی و واکنشهای بخشهای مختلف بدن که ممکن است نشان دهنده تحت فشار قرار گرفتن عصب باشند.
همچنین، پزشک پوست بیمار را به محرکهایی مانند وسیلهی فلزی سرد معرض میکند تا بررسی کند آیا حس درد و حساسیت پوست آسیب دیده است یا خیر.
همچنین، برای تعیین میزان ضعف ناشی از فشار بر عصبها، پزشک از بیمار میخواهد گروههای عضلانی خاصی را حرکت داده یا در برابر فشار دست پزشک مقاومت کند.
این معاینات و آزمونها به منظور تشخیص و ارزیابی دقیقتر منشأ کمردرد انجام میشوند.
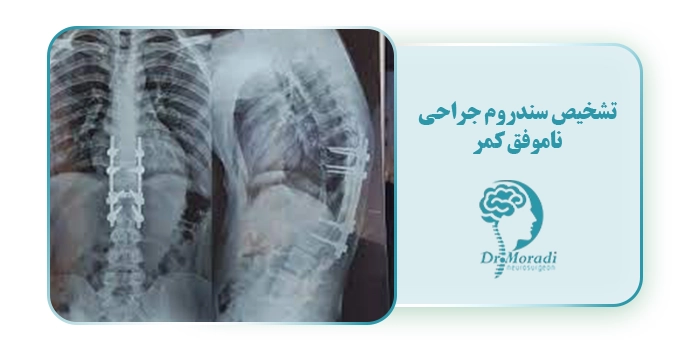
رادیوگرافی و تصویربرداری EOS
پزشکان غالباً ابتدا دستور رادیوگرافی میدهند که تصاویری دوبعدی را از داخل بدن به دست میدهد. تصویربرداری EOS نوعی رادیوگرافی و تکنیک جدیدتری است که تصاویری سه بعدی را از کل بدن، از جمله ستون فقرات و بافتهای نزدیک آن ارائه میدهد. پزشکان با توجه به عکسهای سه بعدی میتوانند تشخیص دهند که آیا بینظمی و عدم همترازی ستون فقرات میتواند عامل درد مستمر و ناتوانی بیمار باشد یا خیر.
اسکن ام آر آی
در اسکن MRI از میدان مغناطیسی و امواج رادیویی برای تهیهی تصاویری دقیق از رباطها، دیسکها و بافتهای نرم ستون فقرات استفاده میشود. تصاویر MRI از بافتهای نرم دقیقتر و واضحتر از تصاویر سی تی اسکن است. MRI برای تشخیص سرخوردگی یا بیرونزدگی دیسک مفید است، منظور از فتق یا بیرونزدگی دیسک وضعیتی است که بخش داخلی دیسک، معمولاً در پی آسیبدیدگی یا ضعیف شدن دیسک، از حلقه های خارجی دور دیسک بیرون میزند و باعث کمر درد میشود.
سی تی اسکن
در سی تی اسکن از اشعه ی ایکس برای تهیه ی تصاویری سه بعدی و مقطعی از ستون فقرات استفاده میشود. تصاویر سی تی اسکن از استخوان ها بهتر از تصاویر ام آر آی است. سی تی اسکن برای تشخیص خاره ای استخوانی، یعنی زائده های ایجاد شده روی مهره ها، شکستگی استخوان یا دررفتگی مهره ها مفید است.
اسکن استخوان
جهت تشخیص تغییراتی که در استخوان ایجاد میشود، مانند شکستگیهای ستون فقرات، گاهی اوقات از اسکن استخوان استفاده میشود. این اسکن به پزشک کمک میکند تا بررسی کند آیا وجود آسیب جدیدی میتواند علت بروز علائم باشد یا خیر.
در این روش، پزشک یک ماده به نام ردیاب استخوان را به صورت تزریقی در سیاهرگ بازوی بیمار تزریق میکند. این ردیاب در جریان خون حرکت میکند، به استخوانها میرسد و در نواحی تغییر یافته که به آنها “نقاط داغ” معروف هستند، تجمع مییابد. به این ترتیب، پزشک قادر است شکستگیهایی را تشخیص دهد که در تصاویر رادیوگرافی قابل مشاهده نیستند.
از اسکن استخوان به عنوان یک روش تشخیصی مؤثر استفاده میشود تا تغییرات استخوانی دقیقتری، از جمله شکستگیهای مخفی، کشف شود.
درمان سندروم جراحی ناموفق دیسک کمر بدون جراحی
برخی از روش های غیر جراحی متداول برای درمان درد شدید کمر بعد از جراحی عبارتند از:
دارودرمانی
میتوانید مسکنهای بدون نیاز به نسخه پزشکی (OTC) را مصرف کنید. داروهای ضدالتهاب غیراستروئیدی (NSAID) قادرند درد و التهاب را کاهش دهند. در طی مصرف بدون نسخه NSAID، میتوان به دو داروی ایبوپروفن (مثل ادویل و مورتین) و ناپروکسن (مثل الیو) اشاره کرد. همچنین، استامینوفن (معروف به تایلنول) نیز میتواند درد را تسکین دهد. اگرچه استامینوفن خواص ضدالتهابی ندارد، اما احتمال ایجاد عوارض معده به دلیل مصرف آن کمتر است. همچنین، استفاده از مرخص کنندههای عضلانی نیز به کاهش درد و احساس گرفتگی کمک میکند. در مصرف داروها، توصیه میشود در دوز کمترین میزان موثر آنها را استفاده کنید، زیرا مصرف بیش از حد آنها ممکن است خوابآلودگی را ایجاد کند.
تزریق کورتیکواستروئید
چنانچه داروهای NSAIDs کمر درد را آرام نکند، پزشک توصیه میکند که ترکیبی از کورتیکواستروئید و داروی بیحسی برای کاهش التهاب و درد در کانال نخاعی تزریق شود. این تزریق درد برخی بیماران را به مدت چند هفته، چند ماه یا حتی چند سال آرام میکند. در هر حال هیچ روش مطمئنی برای پیشبینی تاثیرگذاری این درمان وجود ندارد. بیماران بلافاصله بعد از تزریق مرخص میشوند. حساسیت به لمس ملایمی که در ناحیهی تزریق حس میشود، بعد از یک یا دو روز برطرف میشود. پزشکان معمولاً توصیه میکنند که تزریق کورتیکواستروئید بیشتر از دو یا سه بار در سال انجام نشود.
تزریق بلوک عصبی
پزشک داروی بیحسی را اطراف عصب تزریق میکند؛ معمولاً از لیدوکائین برای بلوک عصبی استفاده میشود. موضع درمان بعد از تزریق بلوک عصبی به سرعت بیحس میشود و درد از بین میرود. البته اثر این تزریق فقط چند ساعت است.
ابلیشن حرارتی فاست
در روش ابلیشن حرارتی، از لیزر برای درمان استفاده میشود. جراح یک برش با طول تقریبی 2.5 سانتیمتر ایجاد میکند و لیزر را از این برش به سمت منطقه درمانی هدایت میکند. در این روش، عصبهای مفصل فاست که تحت فشار قرار دارند، به وسیله تابش لیزر از بین میروند. مفصلهای فاست نقش مهمی در خم شدن و چرخش بدن ایفا میکنند. از آنجا که عصبهای هدف تنها مفصلهای را تغذیه میکنند، ابلیشن حرارتی تأثیری بر توانایی حسی یا حرکتی ندارد، اما باعث میشود که انتقال سیگنال درد از منطقه درمانی به مغز متوقف شود و فشار برطرف شود.
برای انجام این روش، لیزر و تجهیزات مورد نیاز از طریق یک لوله بسیار باریک وارد بدن میشوند تا استخوان اضافی برداشت شود. به دلیل اینکه جراح فقط بافت اطراف را کنار میزند و جابجا نمیکند، درد پس از عمل بسیار کم است و بیماران به سرعت بهبود مییابند. این رویکرد به عنوان یک عمل بسته و کمتهاجمی مهم تلقی میشود که به منظور جلوگیری از آسیب به عضلات طراحی شده است.
ابلیشن حرارتی فاست به شدت شبیه به روش ابلیشن رادیوفرکانسی است. هر دو روش به عنوان روشهای کمتهاجمی در نظر گرفته میشوند و به ناحیه خاصی از مفاصل فاست در ستون فقرات هدف میشوند. اما تفاوت آنها در این است که روش ابلیشن رادیوفرکانسی (RFA) با استفاده از حرارت، عصب درگیر را برای چند ماه یا چند سال غیرفعال میکند، در حالی که لیزر عصب را به طور دائمی از بین میبرد.
ابلیشن عصب با رادیوفرکانسی
این عمل را میتوان تحت تاثیر داروهای آرامبخش یا با بیحسی موضعی انجام داد. جراح ابتدا موضع درمان را بیحس میکند، سپس محل شاخه های عصبی میانی یا خارجی را با توجه به تصاویر رادیوگرافی زنده پیدا میکند. جریان برق بسیار پایینی از یک سوزن عبور داده میشود و به عصب درگیر رسانده میشود تا پزشک از پیدا کردن محل مناسب مطمئن شود. این کار باعث پرش عضلانی و ناراحتی مختصری میشود.
امواج رادیوفرکانسی نوک سوزن را گرم میکند و ضایع های حرارتی را در عصب درگیر ایجاد میکند. در نتیجه توانایی عصب برای ارسال پیامهای درد به مغز مختل میشود. اکثر بیماران درمان رادیوفرکانسی را به خوبی تحمل میکنند. عوارض این درمان انگشتشمار است و شامل کبودی و ورمی میشود که عموماً ظرف چند روز از بین میرود. نرخ موفقیت درمان رادیوفرکوئنسی 70 درصد است. اثر درمان بیشتر از یک سال دوام دارد، هرچند درد برخی بیماران تا چند سال کمتر میشود.
درمان جراحی درد شدید کمر بعد از جراحی دیسک
برخی از جراحی های متداول برای درمان درد شدید کمر بعد از جراحی عبارتند از:
فورامینوتومی
جراح بخشهایی از بافت یا استخوان را که به عصب فورامینال فشار میرود، با دقت در عمل فورامینوتومی برمیدارد. درد بعد از برطرف شدن فشار آرام میشود. فورامینوتومی را میتوان در کنار عملهای دیگری مانند لامینوتومی یا لامینکتومی انجام داد. لامینا صفحه ی استخوانی کوچکی است که کانال نخاعی را در میان گرفته است. برداشتن بخشی از لامینا یا تمام آن دسترسی به عصب فورامینال را آسانتر میکند. جراح محل دقیق ریشه ی عصبی را که تحت فشار قرار گرفته است، به کمک ام آر آی تعیین میکند، سپس برش کوچکی، به اندازهی چسب زخم یا کوچکتر را در محل مورد نظر ایجاد میکند.
سپس بافت و عضله را با استفاده از رترکتورهای لوله ای دور از ستون فقرات نگه میدارد، بنابراین در این عمل کمتهاجمی برخلاف عمل باز کمر نیازی به بریدن بافتها نیست. عملهای بسته و کم تهاجمی مانند فورامینوتومی آخرین راهکار برای درمان درد ناشی از سندروم جراحی ناموفق دیسک کمر هستند. جراح و بیمار مناسب بودن این عملهای کمتهاجمی را با همفکری یکدیگر و در نظر گرفتن شرایط بررسی میکنند.
نمونه ای از جراحی سندرم جراحی ناموفق توسط دکتر مرادی
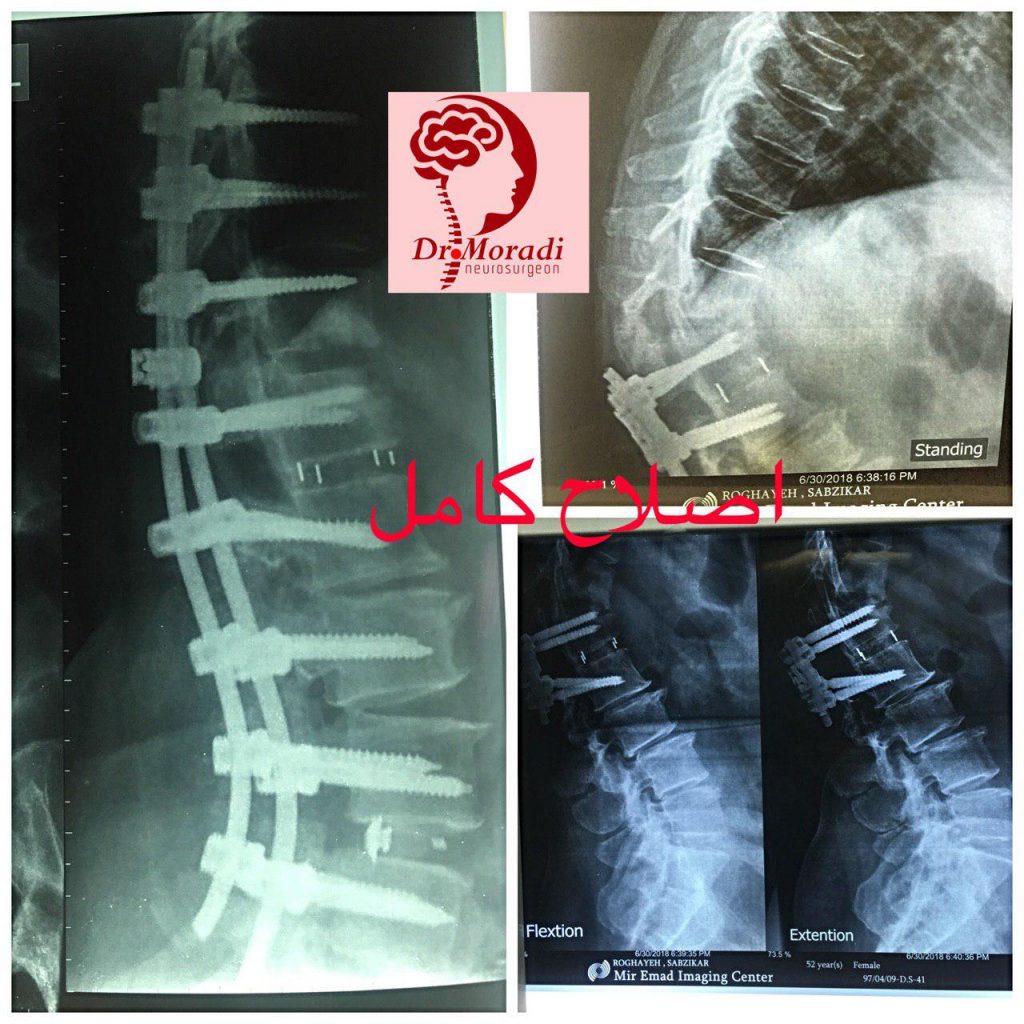
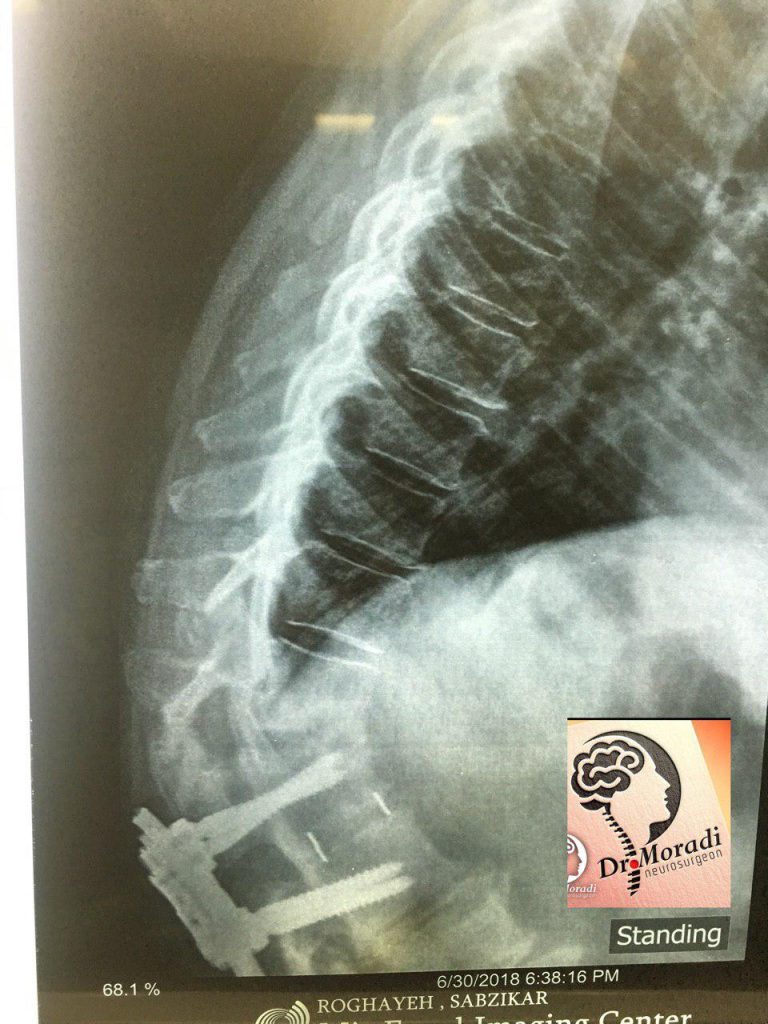
فیوژن ستون فقرات
فیوژن یا خشک کردن ستون فقرات به عملی گفته میشود که در آن مهره های ناپایدار ستون فقرات برای همیشه به یکدیگر جوش داده میشوند تا عدم هم ترازی یا همترازی نامناسب به دست آمده در جراحی ناموفق کمر اصلاح شود. جراح برشی را در بخش میانی پشت بدن ایجاد میکند و پوست، عضله، بافت و رگها را با استفاده از وسایل خاص از هم جدا میکند. سپس جراح مهره ها را با میله ها و پیچهای فلزی نگه میدارد یا به هم متصل میکند و آنها را در موقعیت صحیح نگه میدارد. همچنین ممکن است پزشک قطعه استخوان کوچکی را بین مهره ها قرار دهد تا پایداری بیشتری به دست بیاید.
این قطعه استخوان را، که گرفت یا پیوند گفته میشود، میتوان از هر نقطهای از بدن گرفت، البته پیوند از مفصل ران یا از اهدا کننده گرفته میشود. گرفت را میتوان مستقیماً بین مهرهها گذاشت یا آن را داخل وسیلهی فلزی کوچک انگشتانه مانندی گذاشت و سپس بین مهرهها قرار داد. زمانی که مهرههای به هم متصل شده التیام مییابند، به هم جوش میخورند و یک حجم استخوانی واحد را تشکیل میدهند، با برقراری همترازی ستون فقرات، فشار روی ریشه های عصب و نخاع رفع میشود و پایداری ستون فقرات بیشتر و درد بیمار کمتر میشود.
جراح حین عمل فیوژن ستون فقرات میتواند فورامن، یعنی سوراخ مهرهای را پهنتر کند. همچنین جراح میتواند مفصل های فاست برجسته را دستکاری کند یا خارهای استخوانی یا دیسکهای برجسته و بیرون زده را بردارد. این عملها فضای بیشتری را در کانال نخاعی ایجاد میکند و فشار روی عصبها را برطرف میکند و به این ترتیب درد کمتر میشود.
میکرودیسککتومی
برش عمل دیسککتومی فقط 4 ـ 2.5 سانتیمتر است. این عمل تحت هدایت فلوئوروسکوپی یا رادیوگرافی زنده و با استفاده از میکروسکوپ خاصی انجام میشود که مجهز به دوربین و وسایل کوچک و خاص است. جراح بافتهای اطراف و عضلات را با استفاده از رترکتورهای لولهای کوچک کنار میزند و آنها را نمیبرد.
جراح منفذ استخوانی موسوم به لامینا را پهنتر میکند، این عمل که لامینکتومی گفته میشود به جراح کمک میکند تا فتق دیسک را با استفاده از دوربین بهتر ببیند. میکرودیسککتومی عملی کمتهاجمی است که آسیبی به عضلات نمیزند، به همین دلیل دوران بهبود آن کوتاهتر و درد بعد از آن بسیار کمتر از جراحیهای معمولی باز کمر است. بسیاری از بیماران بهبودی را به سرعت بعد از به هوش آمدن حس میکنند و میتوانند کار و فعالیتهای روزانه شان را ظرف مدت کوتاهی از سر بگیرند.
جمعبندی نهایی درباره سندروم جراحی ناموفق کمر
سندروم جراحی ناموفق کمر میتواند چالشی بزرگ برای بیمارانی باشد که انتظار داشتند پس از عمل، درد و مشکلات حرکتیشان بهبود یابد. اما با تشخیص دقیق، انتخاب جراح متخصص و رعایت دقیق مراقبتهای پس از جراحی، میتوان نتایج بهتری کسب کرد. درمان این سندروم نیازمند صبر، همکاری مستمر با تیم پزشکی و پیگیری منظم است تا کیفیت زندگی بیمار بهبود یافته و درد کاهش یابد. تصمیمگیری آگاهانه و حمایت خانواده نیز نقش مهمی در موفقیت روند درمان ایفا میکند.