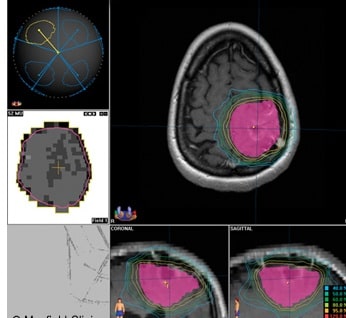
درمان تومور مغزی با پرتودرمانی یکی از روشهای موثر و پرکاربرد در سراسر جهان است. این روش، گاه به عنوان راه درمانی اصلی و گاه به عنوان تکمیلی همراه با جراحی و شیمیدرمانی مورد استفاده قرار میگیرد. با استفاده از این روش، هسته سلولهای سرطانی مورد تهاجم قرار میگیرند و نابود میشوند. این روش همچنین اثرات مثبت و منفی خاص خود را بر بدن دارد که باید به دقت مورد بررسی قرار گیرد. در این متن، به طرح انواع رادیوتراپی و بررسی جنبههای مختلف اثرات آن بر روی بدن میپردازیم.

پزشکان از پرتو درمانی برای از بین بردن سلولهای تومور مغزی و کاهش علائم مربوط به تومور استفاده میکنند. این روش درمانی از سیستمهای تحویل پرتو درمانی هدفمند استفاده میکند تا دوز و دقت تابش را در ناحیه تومور مغزی افزایش داده و به حداقل رساندن آسیب به بافت سالم مغز کمک کند.
پرتو درمانی معمولا برای بیماران مبتلا به سرطان مغز بعد از عمل جراحی یا برداشت تومور (درمان تومور مغزی) استفاده میشود تا به از بین بردن سلولهای توموری کوچکی که ممکن است پس از عمل جراحی باقی مانده باشند، کمک کند. همچنین، این روش ممکن است برای تومورهای مغزی غیرقابل جراحی یا تومورهای مغزی متاستاتیک (تومورهایی که از سایر قسمتهای بدن به مغز گسترش یافتهاند) مورد استفاده قرار گیرد.
ویژگیهای پرتو درمانی برای تومور مغزی شما ممکن است بر اساس چندین عامل مانند نوع و اندازه تومور مغزی و میزان پیشرفت بیماری متفاوت باشد. استفاده از پرتو خارجی معمولا برای سرطان مغز صورت میگیرد و ناحیه تابش عموماً شامل تومور و ناحیه اطراف آن است. در موارد تومورهای متاستاتیک مغز، تابش ممکن است به تمام مغز اعمال شود.
بعد از جراحی، ممکن است از رادیوتراپی برای جلوگیری از رشد سلولهای توموری باقیمانده استفاده شود. در صورت عدم امکان کامل برداشت تومور، رادیوتراپی میتواند برای کاهش درد، تشنج یا سایر علائم مرتبط استفاده شود. در صورت داشتن هرگونه سوال یا نگرانی درباره رادیوتراپی تومور مغزی، بهتر است به دکتر متخصص و جراح مغز و اعصاب خود مراجعه کنید تا در این زمینه به شما راهنمایی کند.
[shortcode-variables slug=”alert”]برای کسب اطلاعات بیشتر یا رزرو نوبت از طریق شمارههای [sv slug=”number”] تماس حاصل فرمایید.[shortcode-variables slug=”alert1″]
رادیوتراپی تومور مغزی
کشف اشعه ایکس در سال ۱۸۹۵ و خصوصیات رادیواکتیو در سال ۱۸۹۶ علم پزشکی را برای همیشه متحول کرد. این دو کشف انقلابی نقطه عطفی در تاریخ علم پزشکی بودند که برای سالها به بعد افزایش اهمیت دستاوردهای علمی دیگر را به همراه داشتند. رادیوتراپی و پرتو درمانی نیز از جمله این دستاوردها هستند که نتیجه این اکتشافات و پژوهشهای بعدی بودهاند. اولین آزمایشهای رادیوتراپی و پرتو درمانی در سال ۱۹۴۰ در بیمارستان St Bartholomew آمریکا صورت گرفت.
این آزمایشات با استفاده از تابش مستقیم اشعه ایکس از طریق یک لوله خاص بر روی غدههای سرطانی صورت گرفت و باعث آغاز یک دوره جدید در درمان سرطان شد. در دهههای بعد، این پژوهشها به ساخت دستگاههای پیشرفتهتری منجر شد که نخستین دستگاه مگاولتاژ درمانی به نام Cobalt-60 را تولید کرد. این دستگاه، ابزار اولیه برای ایجاد دستگاههای شتابدهنده خطی پزشکی بود که به عنوان یک مرحله مهم در توسعه درمانهای سرطانی شناخته میشود.
توسعه رادیوتراپی از اواخر قرن نوزدهم تا آغاز قرن بیستم به یک نقطه عطف در درمان تومورها، به ویژه تومورهای مغزی، تبدیل شد. امروزه، انواع مختلف رادیوتراپی به عنوان روشهای مؤثری در درمان تومورهای مغزی استفاده میشوند. این روشها برای کنترل رشد سریع تومورهای ثانویه مغزی یا درمان آنها در صورت عدم دسترسی به تومور برای جراحی استفاده میشوند.
پرتو درمانی به تابش هدفمند دوزهای کنترل شده پرتوهای نامرئی و پرانرژی ذرات باردار اطلاق میشود که میتواند هسته سلولهای تومور را متزلزل کرده و باعث نابودی آنها شود. این ذرات پرانرژی ممکن است بر روی سلولهای سالم مغز نیز تأثیر بگذارند؛ اما به دلیل حساسیت بیشتر سلولهای سرطانی نسبت به این پرتوها، معمولا آسیبهای کمتری به بافتهای سالم مغزی وارد میکنند. به همین دلیل، اگر تابش پرتوهای رادیوتراپی به صورت هدفمند سلولهای سرطانی را هدف قرار دهد و دوز آنها کنترل شده باشد، میتواند با کمترین آسیب به بافتهای مغزی، به کاهش اندازه تومور و کاهش فشار غده سرطان بر بافتهای مغزی و جمجمه کمک کند.
انواع رادیوتراپی تومور مغزی
درمان تومور مغزی با پرتودرمانی، اغلب به عنوان یک روش تکمیلی به جراحی یا شیمی درمانی مورد استفاده قرار میگیرد. این روش معمولا در شرایطی که جراحی به دلیل بدخیمی و رشد سریع تومور ممکن نباشد، برای کنترل تکثیر سلولها، کاهش عوارض سرطان و افزایش طول عمر بیماران مورد استفاده قرار میگیرد. هرچند، رادیوتراپی خود دارای انواع و روشهای مختلفی است که به شرایط خاصی اعمال میشود. پزشک متخصص تصمیم میگیرد که کدام نوع رادیوتراپی با چه دوزی و در چه بازههای زمانی برای هر بیمار مناسب است. انواع رادیوتراپی شامل موارد زیر میشود:
رادیوتراپی خارجی
رادیوتراپی خارجی به روشهایی اطلاق میشود که در آن امواج رادیواکتیو با ذرات پرانرژی از طریق دستگاههای رادیوتراپی به بیمار ارسال میشوند. این امواج از خارج از بدن به سمت تومور هدایت میشوند و به عنوان درمانهای سرپایی شناخته میشوند، به این معنا که نیازی به بستری کردن بیمار در بیمارستان ندارند و معمولا میتوانند به صورت روزانه انجام شوند. این روشهای رادیوتراپی خارجی که در ادامه آنها را معرفی خواهیم کرد، میتوانند به توصیه پزشک، درمان مناسبی برای تومورها باشند.
رادیوتراپی داخلی
رادیوتراپی داخلی به روشهایی اشاره دارد که در آن، یک شیء منبع امواج رادیواکتیو به صورت یک ایمپلنت کوچک در داخل یا نزدیک تومور در بدن قرار میگیرد. این ایمپلنت با تشعشعات از داخل، به صورت کاراتری سلولهای سرطانی را تخریب میکند. به دلیل نزدیکی بیشتر منبع تولید پرتو به تومور، این روش میتواند به عنوان یک روش هدفمند و موثر مورد استفاده قرار گیرد؛ اما تنها زمانی استفاده میشود که رادیوتراپی خارجی ممکن نباشد یا تومور در نزدیکی بافت حساس مغز قرار داشته باشد و احتمال آسیب به آن وجود داشته باشد.
رادیوتراپی سیستماتیک
رادیوتراپی سیستماتیک نیز یک نوع رادیوتراپی داخلی است؛ اما با این تفاوت که در این روش، منبع تولید پرتو به صورت مایع وارد بدن شده و از طریق تزریق وریدی یا بلع، وارد جریان خون میشود. این روش، اگرچه شدت پرتوزای کمتری دارد، اما در تمام بدن به یک اندازه تاثیر میگذارد. با ورود به سلولهای تومورال، هسته آنها را تزلزل کرده و فروپاشی آنها را ایجاد میکند. استفاده از این روش در تومورهای مغزی به ندرت صورت میگیرد، و تا زمانی که تمام این مواد از بدن خارج نشده، باید از مراقبتهای لازم برای حفظ ایمنی اطرافیان بیمار پیروی شود.
به هر حال، این تصمیمگیریها نیازمند دقت و تخصص بالای پزشکان متخصص درمان تومورهای مغزی است.
روش های مختلف رادیوتراپی
آنچه درباره انواع رادیوتراپی گفته شد، به طور کلی روشهای مختلف این درمان برای بیماران متفاوت دستهبندی میشوند. اما بر اساس دستگاه استفاده شده، روش اجرایی، استراتژی، و کاربردها، این روشها به دستههای مختلفی تقسیم میشوند. در اینجا، چند نمونه از رایجترین این روشها را برای شما معرفی میکنیم:
رادیوتراپی حین جراحی
رادیوتراپی حین جراحی یا Intraoperative Radiotherapy، یک شکل از رادیوتراپی خارجی است که زمانی به کار میرود که امکان حذف کامل تومور با جراحی وجود ندارد یا به هر دلیل دیگری احتمال بازگشت آن وجود دارد. در این روش، پس از حذف بافتهای سرطانی، یک دوز بالای پرتو با انرژی زیاد به طور مستقیم و با تمرکز دقیق به محل تومور ارسال میشود تا سلولهای باقیمانده احتمالی تومور را از بین ببرد. از طریق استفاده از یک شیلد مخصوص، بافتهای مغزی از اثرات جانبی تابش محافظت میشوند تا ریسک عوارض جانبی به حداقل برسد.
رادیوتراپی تطبیقی سه بعدی
رادیوتراپی تطبیقی سه بعدی یا ۳D Conformal Radiation Therapy، یک روش دیگر از پرتودرمانی خارجی است که با استفاده از اسکنهای سه بعدی CT، MRI، و PET، نقشههای سه بعدی مختلفی از مغز و موقعیت تومور تهیه و سپس با استفاده از نرمافزارهای سه بعدی تحلیل و تطبیق داده میشوند. سپس، با هدفگیری دقیق و اعمال دوزهای بالاتر، پرتوهای درمانی به تومور ارسال میشوند. در این روش، با تشخیص پزشک و در صورت عدم وجود خطر، میتوان دوزهای پرتودرمانی را به میزانی بالا برد که با تکرار کمتری از جرعات، تمامی سلولهای سرطانی را نابود کند؛ این حالت را همچنین میتوان به عنوان جراحی پرتوی نامید.
پرتودرمانی به روش IMRT
در روش Intensity-Modulated Radiation Therapy یا به اختصار IMRT، نوع دیگری از پرتودرمانی سه بعدی تطبیقی ارائه میشود. در این روش، پرتوهای اشعه ایکس با شدتها و زوایای مختلف به مناطق مختلف تومور ارسال میشوند، که این امر باعث میشود دقت و هدفمندی این روش از سایر روشهای درمانی بیشتر و دقیقتر باشد. دوره درمان در IMRT معمولاً برای یک الی دو هفته و به صورت روزانه انجام میشود، و به دلیل تابش هدفمند و سه بعدی امواج به تومور، عوارض جانبی آن ممکن است کمتر از روشهای دیگر باشد. در این روش، از دستگاههایی مانند شتابدهنده خطی به نام کولیماتور و دستگاههای چرخشی ۳۶۰ درجه برای افزایش دقت و دسترسی بهتر و کاملتر به تومور استفاده میشود.
پرتودرمانی داخلی به روش Brachytherapy
این روش، که به عنوان کاشت ایمپلنت در نزدیکی توده سرطانی شناخته میشود، از جراحیهای نیمه تهاجمی مانند اندوسکوپی استفاده میکند. در این روش، ایمپلنتهای کوچک، شامل اشیایی همچون رشتههای سیم، تیوبهای پلاستیکی، رشتهها، کپسولها یا دانهها، در نزدیکی سلولهای توموری کاشته میشوند. این ایمپلنتها تشعشعاتی با دوز کم اما به صورت مداوم را از خود تراوش میدهند، که باعث از بین رفتن این سلولها میشود.
پرتودرمانی داخل حفرهای
روش پرتودرمانی حفرهای، یک نوع از رادیوتراپی داخلی است که به آن Intracavitary Therapy هم گفته میشود. این روش معمولاً برای تومورهایی استفاده میشود که دسترسی به محل آنها از یکی از حفرههای بدنی امکانپذیر باشد و ایمپلنتهایی که حاوی مواد تشعشع زا هستند، توسط یک اپلیکاتور در همان حفره قرار میگیرند. سرطان رحم، سرطان پستان، سرطان مثانه و انواع سرطانهای دهانی از جمله تومورهایی هستند که با استفاده از این روش درمان میشوند.
رادیوتراپی هستهای(سیستمیک)
رادیوتراپی سیستمیک یک روش درمانی است که در آن، مواد پرتوزا به صورت مایع وارد جریان خون فرد میشوند و به این ترتیب به محل سرطان میرسند. این روش عمدتا در مواردی اعم از مرحله متاستاز سرطان و وجود چندین توده سرطانی در نقاط مختلف از بدن یا سر، مورد استفاده قرار میگیرد. همچنین برای بیماران مبتلا به سرطان تیروئید و لنفوم غیر هوچکینی بزرگسالان، این روش به علت دشواری در دسترسی به تومور نیز ممکن است مورد استفاده قرار گیرد.
قبل از پرتو درمانی تومور مغزی
قبل از اینکه شما پرتو درمانی خود را شروع کنید، یک فرایند برنامهریزی درمان به نام شبیهسازی خواهید داشت. این کار انجام میشود تا مطمئن شویم که:
- محل درمان شما نقشه برداری میشود.
- شما دوز مناسبی از پرتو درمانی را دریافت میکنید.
- میزان اشعهای که به بافتهای اطراف آن میرسد، به اندازه ممکن کوچک باشند.
در طی شبیهسازی شما، تصویربرداری برای شما انجام خواهد شد و پوست شما با نقاط خالکوبی کوچکی علامتگذاری خواهد شد. این علائم منطقه ای را که تحت درمان است را شناسایی میکنند. این نقاط ممکن است در برنامه درمان شما مورد استفاده قرار گیرند و یا نگیرند. اگر شما نگرانیهایی در مورد خالکوبی به عنوان بخشی از درمانتان دارید، لطفا با دکتر خود مشورت کنید. شبیهسازی شما ۲ ساعت طول میکشد، اما بسته به نوع درمانی که دکتر شما برای شما برنامه ریزی کرده است، ممکن است طولانیتر نیز باشد.
آماده سازی برای روند شبیهسازی شما
- قبل از شبیهسازی شما به هیچ آمادگی خاصی نیاز نیست. شما میتوانید خوردن و نوشیدن خود را همانند روزهای گذشته انجام دهید.
- بسته به برنامه درمان شما ممکن است نیاز به تصویربرداری دقیقتر داشته باشید، از جمله تصویربرداری رزونانس مغناطیسی (MRI) که برای کمک به برنامه ریزی درمان استفاده میشود.
- در طی شبیهسازی، شما به مدت زمان طولانی در یک حالت دراز خواهید کشید. اگر فکر میکنید تحمل خوابیدن در وضعیت سکون را ندارید، قبل از شبیهسازی، میتوانید استامینوفن (تایلنول) یا داروهای تسکین دهنده درد را مصرف کنید.
در طول فرآیند شبیهسازی
در طول شبیهسازی، احساس خواهید کرد میز به موقعیتهای مختلف حرکت خواهد کرد. بعد از اینکه شبیهسازی شما آغاز میشود، حرکت نکنید، زیرا ممکن است موقعیت شما را تغییر دهد. با این حال، اگر ناراحت هستید یا نیاز به کمک دارید، به پزشکان خود اطلاع دهید. برای کمک به شما برای اینکه در موقعیت صحیح باقی بمانید، یک ماسک یا بند چانه خواهید پوشید. درمانگران شما این کار را برای شما انجام خواهند داد.
نشانهگذاری پوست (خالکوبی)
اگر شما یک بند چانه دارید، پزشکان با یک نشانگر فلت بر روی پوست شما علامت گذاری خواهند کرد. شما ممکن است به ۲ نشانهگذاری دائمی پوست به نام خالکوبی، یکی در هر طرف سر خود، در بالای گوش خود نیاز داشته باشید. احساس گرفتن تاتو ممکن است مانند خراش با سر سوزن باشد. علامتهای خالکوبی کوچکتر از سر یک سوزن هستند. نشانهگذاریهای فلت را میتوان پس از شبیهسازی شست. خالکوبیها دائمی بوده و شسته نخواهد شد. اگر شما در مورد خالکوبی به عنوان بخشی از پرتو درمانی خود نگران هستید، با پزشک خود مشورت کنید.
پس از انجام خالکوبی، درمانگران شما چندین عکس از شما را در موقعیت شبیهسازی از شما خواهند گرفت. عکسها و علائم خالکوبی به عنوان راهنمایی برای درست قرار دادن شما در موقعیت در هر روز از درمان شما استفاده میشود.
برنامهریزی درمان پس از شبیهسازی
در پایان شبیهسازی، پزشکان به شما یک قرار ملاقات برای مراحل درمان تومور مغزی با پرتودرمانی خواهند داد.
برنامهریزی درمان
برای برخی از افراد، درمان فقط در یک روز داده میشود. برای افراد دیگر، درمان در عرض چند هفته ارائه میشود. برنامه شما بر اساس آنچه پزشک شما توصیه میکند زمانبندی خواهد شد. درمان شما ممکن است در طی چند برنامه مختلف ارائه شود. شما باید در هر روز که برای درمان شما برنامهریزی شده است حضور داشته باشید. درمان ممکن است به یک اندازه موثر نباشد، چنانچه قرارهای ملاقاتتان را فراموش کرده و یا بیتوجه باشید. اگر به هر دلیلی برای درمان حضور نداشته باشید، باید از دفتر متخصص آنکولوژی پرتو درمانی خود بخواهید تا به تیم شما اطلاع دهد. اگر شما به هر دلیلی نیاز داشته باشید که برنامه خود را تغییر دهید، با پرتو درمانگر خود مشورت کنید.
چنانچه شما در حال دریافت جراحی رادیوتراپی استریوتاکتیک هستید، تیم آنکولوژی پرتو درمانی شما در مورد مدت زمان قرار ملاقات به شما اطلاع خواهند داد و این امر بسته به تعداد نقاط تحت درمان متغیر خواهد بود.
در طول زمان شبیهسازی و شروع درمان، آنکولوژیست رادیوتراپی شما همراه با یک تیم برای برنامهریزی درمان شما همکاری خواهد کرد. آنها از تصاویر شبیهسازی شما برای طراحی زاویهها و شکل اشعههای پرتو درمانی استفاده میکنند. جزئیات این کار دقیقا برنامهریزی شده و بررسی میشوند. این کار ۱ تا ۱۰ روز طول میکشد.
ویتامینها و مکملهای غذایی
اگر مایل باشید میتوانید روزانه از مولتی ویتامین در طول پرتو درمانی استفاده کنید. اما بیش از میزان توصیه شده روزانه برای هر ویتامین مصرف نکنید. بدون مشورت کردن با پزشک خود از ویتامینها یا مکملهای دیگر استفاده نکنید. و این شامل مکملهای تغذیهای و مکملهای گیاهی نیز میشود.
در طی درمان شما
درمانگرهای پرتو درمانی شما را به اتاق درمان میبرند و به شما کمک میکنند بر روی میز دراز بکشید. بدن شما دقیقا همانطور که در طی مراحل آمادهسازی دراز میکشیدید، در وضعیت قرار خواهد گرفت.
به محض قرار گرفتن بدن شما در موقعیت درست، متخصصین پرتو درمانی شما اتاق را ترک میکنند، درب را میبندند و درمان شما را شروع خواهند کرد. شما اشعههای پرتو درمانی را را نمیبینید و احساس نمیکنید، اما ممکن است صدای حرکت دستگاه را در اطراف خود بشنوید که روشن و خاموش میشود. بسته به برنامه درمانی شما، به مدت ۱۵ الی ۹۰ دقیقه در اتاق درمان قرار خواهید گرفت. بخش عمده این زمان صرف قرار دادن شما در موقعیت صحیح خواهد شد.
اگر چه شما در طول درمان تنها هستید، پزشکان پرتو درمانی شما را در درون یک نمایشگر خواهند دید و همیشه از طریق یک آیفون شما را خواهند شنید. متخصصان پرتو درمانی اطمینان حاصل خواهند کرد که در طول درمان راحت باشید. در طول درمان نفس عمیق بکشید، اما حرکت نکنید. با این حال، اگر ناراحت هستید یا نیاز به کمک دارید، با متخصصین پرتو درمانی خود صحبت کنید. آنها میتوانند دستگاه را خاموش کرده و در صورت لزوم هر زمان میتوانند وارد اتاق شده و شما را ببینند.
[shortcode-variables slug=”alert”]
نه شما و نه لباسهایتان در طول درمان یا بعد از آن، رادیواکتیویته نخواهند شد. شما میتوانید در اطراف دیگران قرار داشته باشید.
[shortcode-variables slug=”alert1″]
مراقبت بعد از درمان تومور مغزی با پرتودرمانی و کاهش عوارض
لطفا برای ملاقاتهای پیگیری خود با متخصص رادیولوژی خودتان حضور داشته باشید. او پاسخ بدن شما به درمان را ارزیابی خواهد کرد. در طی این بازدیدها ممکن است آزمایش خون، اشعهX و اسکنهایی داشته باشید. برخی از افراد ممکن است عوارض جانبی از پرتو درمانی داشته باشند. کدام عوارض جانبی و اینکه چقدر شدید هستند، به عوامل بسیاری بستگی دارد، مانند دوز پرتو درمانی، تعداد درمانها و سلامت کلی شما. عوارض جانبی ممکن است بدتر شود اگر شما شیمیدرمانی را نیز دریافت میکنید.
مراقبتهای زیربه کاهش عوارض بعد از پرتو درمانی کمک بسیاری میکند:
تورم در مغز
درمان تومور مغزی با پرتودرمانی ممکن است موجب تورم مغزی شود. اگر قبل از شروع پرتو درمانی دارای علائم عصبی بودید، میتوانند بازگردند یا اینکه علائم جدیدی داشته باشید. این علائم ممکن است عبارت باشند از:
- بدتر شدن علائم اولیه
- تشنج
- سردرد که پس از مصرف استامینوفن (تیلنول) از بین نمیرود
- تهوع و استفراغ
- تغییرات در بینایی، مانند دوبینی
- عدمتعادل هنگام پیاده روی
- تغییر در وضعیت ذهنی.
[shortcode-variables slug=”alert”]
اگر علائم جدید یا بدترشونده دارید، بلافاصله با پزشک یا پرستار خود تماس بگیرید. آنها ممکن است بخواهند شما را ارزیابی کنند.
[shortcode-variables slug=”alert1″]
داروهایی را میتوان در صورت نیاز تجویز نمود. که ممکن است شامل موارد زیر باشد:
- استروئیدها، مانند دگزامتازون (دکادرون). استروئیدها باعث کاهش تورم مغزی ناشی از خود تومور و یا ناشی از اثرات پرتو درمانی میشوند.
- داروهایی برای کنترل تشنج، مانند لوتریاکتام (Keppra)، فنیتویین (دیلانتین)، کاربامازپین (Tegretol)، فنوباربیتال (Luminal) یا اسید والپروییک (Depakene).
ریزش مو
دو تا سه هفته پس از شروع درمان تومور مغزی با پرتودرمانی، احتمالا برخی از موهایتان را روی سر خود از دست خواهید داد. در خصوص موارد پیشرو و آنچه که احتمالا قرار است پیش بیاید از پزشک یا پرستار خود بپرسید. موهای شما معمولا ۳ تا ۶ ماه پس از اتمام درمان شما مجددا رشد میکنند. پس از پرتو درمانی، رنگ و بافت موهایتان ممکن است متفاوت باشد. میتوانید سر خود را با پوشیدن روسری، کلاه، کلاه گیس و یا گردنبند بپوشانید اگر این کار شما را راحتتر میکند.
[shortcode-variables slug=”alert”]
مراقبت از مو:
- در صورت نیاز، موهای خود را با شامپو به آرامی بشویید.
- از برس موی نرم بر روی موهای خود استفاده کنید.
- موهای خود را رنگ نکنید و یا از محصولات مو استفاده نکنید.
[shortcode-variables slug=”alert1″]
واکنشهای پوستی
در طول پرتو درمانی، پوست و موی شما در منطقه تحت درمان ممکن است تغییر کند. این ممکن است شامل پیشانی، گوش و پشت گردن شما باشد. این امر طبیعی است. از پرستار خود بپرسید تا مناطق پوست و پوست شما را نشان دهد.
ممکن است که پس از گذشت ۲ الی۳ هفته پوست شما صورتی یا برنزه شود. احتمال دارد حتی بعدا به رنگ قرمز روشن یا بسیار تاریک تبدیل شود. ممکن است احساس خشکی و خارش داشته و لکهدار باشد. این علائم به تدریج پس از اتمام درمان شما حدود ۳ الی ۴ هفته کاهش مییابد.
[shortcode-variables slug=”alert”]
دستورالعملهایی برای کمک به مراقبت از پوست در طول پرتو درمانی که به شرح زیر است:
[shortcode-variables slug=”alert1″]
- با استفاده از آب گرم و یک صابون ملایم بدون عطر روزانه بشویید یا دوش بگیرید. پوست را به خوبی شسته و با استفاده از حوله نرم خشک کنید.
- هنگام شستن موهایتان با پوست و سرتان ملایم باشید. از لیف، پارچه زبر، و یا فرچه استفاده نکنید.
- از پدهای الکلدار بر روی پوست خود در منطقه تحت درمان استفاده نکنید.
خستگی
خستگی عبارتست ازبه وجود آمدن احساس کسالت یا ضعف و عدم تمایل به انجام کارها، عدم توانایی در تمرکز کردن و یا آرام کردن احساس. بعد از ۲ تا ۳ هفته از شروع درمان ممکن است که احساس خستگی به فرد به میزان خفیف و یا شدید دست دهد. خستگی ممکن است تا ۶ هفته الی ۱۲ ماه پس از پایان درمان شما ادامه یابد.
دلایل زیادی وجود دارد که شما در طول درمان ممکن است به خستگی مبتلا شوید، از جمله:
- اثرات پرتو درمانی در بدن شما.
- سفر به محل درمان و برگشتن از محل درمان
- نداشتن خواب در شب به اندازه کافی
- مصرف پروتئین و کالری ناکافی.
- داشتن درد یا علائم دیگر.
- احساس اضطراب یا افسردگی
- بعضی از داروها
ممکن است متوجه شوید که خستگی شما در روزهای خاصی بدتر شده است. در زیر پیشنهاداتی برای کمک به مدیریت خستگی شما وجود دارد.
[shortcode-variables slug=”alert”]
راههای مدیریت خستگی:
- فعالیتهای روزانه خود را برنامهریزی کنید. مواردی را انتخاب کنید که لازم و مهمتر هستند و آنها را زمانی انجام دهید که بیشترین انرژی را دارید.
- در طول روز، به خصوص هنگامی که احساس خستگی بیشتری میکنید، زمانی را به استراحت کردن و یا چرت زدن (۱۰ تا ۱۵ دقیقه) اختصاص دهید. اگر چرت میزنید، سعی كنید که این مدت كمتر از ۱ساعت باشد
- سعی کنید هر شب حداقل ۸ ساعت بخوابید. این ممکن است خواب بیشتری نسبت به قبل از شروع پرتو درمانی باشد. شما همچنین شاید ممکن است که متوجه این قضیه شوید که شبها زودتر به خواب میروید و صبحها دیرتر بیدار میشوید.
- برخی از افراد از طریق ورزش کردن انرژی بیشتری میگیرند. در خصوص انجام ورزشهای سبک مانند پیادهروی، حرکات کششی، یا یوگا با پزشک خود مشورت کنید.
درصد موفقیت درمان تومور مغزی با پرتودرمانی چقدر است؟
یکی از سوالات مبهم در مورد درمان تومور مغزی با پرتودرمانی، میزان موفقیت آن است. این ابهام ناشی از عدم وضوح دقیق واژه “موفقیت” در این زمینه است. گاهی هدف از رادیوتراپی فقط متوقف کردن گسترش بیماری و کاهش سرعت رشد آن است. در این حالت، در مراحل پیشرفته بیماری، امیدی به درمان کامل وجود ندارد و پزشکان با رضایت بیمار و خانوادهاش، تنها میتوانند با رادیوتراپی به تومور آسیب زده و سرعت رشد آن را کاهش دهند و تبعات جانی بیماری را به تاخیر بیندازند. از سوی دیگر، در مواردی که تومورهای درجه یک و دو هستند، رادیوتراپی ممکن است منجر به درمان کامل شود و گاهی هدف آن تنها از بین بردن سلولهای باقیمانده احتمالی پس از جراحی است. بنابراین، برای درک درصد موفقیت رادیوتراپی باید مشخص کنیم منظور از موفقیت چیست و در چه شرایطی از آن صحبت میکنیم.
نکته دیگری که باید مد نظر داشته باشیم این است که درمان تومور مغزی با پرتودرمانی، مانند هر روش درمانی دیگر، باید تاثیرات مثبت و موثر خود را اثبات کند تا از سوی سازمانهای نظارتی پزشکی جهانی مجوز استفاده بر روی انسان را دریافت کند. این روش درمانی تایید شده است و میتواند به طور موثری سلولهای تومورال را تخریب کند؛ اما میزان اثرگذاری آن به عواملی مانند شدت و پیشرفت بیماری، محل قرارگیری تومور، تشخیص صحیح پزشک درباره دوز و تعداد جلسات، نزدیکی تومور به بافتهای حساس مغز، وضعیت کلی سلامت بیمار، واکنش بدن بیمار به رادیوتراپی و بسیاری عوامل دیگر بستگی دارد.
نتیجه گیری
درمان تومور مغزی با پرتودرمانی یکی از روشهای درمانی برای ضعیف کردن و نابودی سلولهای تومورال در مغز است که برای درمان انواع مختلف تومورهای مغزی مورد استفاده قرار میگیرد و در این مطلب به طور مفصل به آن پرداختیم. در نهایت به یاد داشته باشید که انتخاب یک پزشک متخصص مغز و اعصاب مناسب برای درمان تومور مغزی بسیار حیاتی است و همه چیز از یک تشخیص و تجویز صحیح آغاز میشود.
[shortcode-variables slug=”alert1″]